Un planteamiento terapéutico de la hospitalización frente al planteamiento de gestión clínica
INTRODUCCIÓN
Recurrir a la hospitalización significa que el tratamiento ambulatorio o en el hospital de Día han fracasado, sea por una falta de idoneidad de la toma en cargo o por un fracaso de los pacientes para modificar actitudes frente a su problema de salud.
La hospitalización comporta una serie de inconvenientes que debemos considerar siempre:
- Supone una ruptura total de los pacientes con su medio habitual y de sus actividades.
- Conlleva un mayor estrés intrafamiliar por lo que supone de incertidumbre para los padres y familiares respecto a la gravedad del trastorno y al pronóstico.
- No deja de ser una medida de tratamiento radical con planteamientos mucho más coercitivos para los pacientes.

Sin embargo, debemos reflexionar sobre estos aspectos si consideramos que nuestro objetivo prioritario es ayudar a los pacientes a superar definitivamente su enfermedad, al menos en los casos incidentes de corta evolución y con marcadores de gravedad importantes, y teniendo en cuenta el fracaso de los tratamientos previamente implimentados.
Se insiste en la necesidad, a ultranza, de los tratamientos ambulatorios, de la implementación de medidas multimodales de tratamiento, casi todas ellas basadas en modelos psicológicos o psicosociales y con resultados bastante prometedores sobre el papel, y escasamente evaluados o no evaluados en absoluto. Parece que hemos entrado en una escalada en la que actuamos por actuar y en donde cada escuela intenta demostrarnos, con procedimientos dudosamente científicos, de que sus intervenciones son totalmente resolutivas. Y lo cierto es que nos enfrentamos a unos resultados que no difieren en absoluto, e incluso son peores si consideramos la gravedad de sus pacientes, de los obtenidos por Lasègue o por Morton hace ya varios siglos.
Algunas reflexiones
Creo que ha llegado el momento de reflexionar sobre nuestra praxis terapéutica implementando medidas contrastadamente eficaces. Es decir, nuestros procedimientos diagnósticos y terapéuticos deben estar basados en la evidencia científica, y no por las modas al uso o por presiones doctrinales, o de modelos de atención sanitaria puramente economicistas.(Véase nuestro artículo sobre protocolos)
A continuación exponemos los criterios de ingreso y de exclusión del mismo. Sin embargo, aunque basados en las recomendaciones de la American Psychiatric Association, veremos como en la actualidad existen controversias al respecto. En ellas no solo se contempla el mejor beneficio para los pacientes, sino que, incluso, suponen un menor coste-beneficio terapéutico: hay que evitar las «puertas abatibles» en la hospitalización debido a las altas prematuras.
CRITERIOS DE INGRESO
Los criterios de ingreso expresados a continuación no son exhaustivos. Según mi opinion, hay un solo criterio si tomamos como objetivo el impedir la cronificación del trastorno alimentario. Para ello, hay que diferenciar claramente los casos incidentes con claros signos de inadherencia al tratamiento, de aquellos que presentan una evolución superior a los dos años. En los primeros, hablamos de una prevención secundaria, en los segundos de prevención terciaria. La evidencia nos indica que solo la prevención primaria presenta oportunidades objetivas de recuperación total de la enfermedad, y no en todos los casos.
Por tanto, prima facie, el criterio de hospitalización más definitorio es la inadherencia pertinaz al tratamiento durante seis meses en una paciente incidente y con alteraciones biomédicas escasamente modificables ambulatoriament.
1. Para la Anorexia Nerviosa:
- Criterios Médicos:
- Pérdida de peso mayor del 25-30% del peso ideal o un Índice de Quetelet < 17.
- Importantes alteraciones del equilibrio hidro-electolítico.
- Alteraciones relevantes analíticas: glucosa, anemia, hipoproteinemia etc.
- Alteraciones de las constantes vitales: tensión arterial, hipotermia, bradicardia, otras alteraciones del ritmo cardiaco.
- Alteración del sistema inmunitario.
- Alteraciones de las faneras: piel en naranja, caída del cabello etc.
- Trastornos psiquiátricos ansioso-depresivos.
- Riesgo importante de conducta suicida o autolesiones.
- Criterios Psicosociales:
- Dinámica familiar gravemente afectada que impida el tratamiento ambulatorio.
- Situaciones de aislamiento social grave y sin apoyo familiar.
- Rechazo activo al tratamiento ambulatorio.
1. Para la Bulimia nerviosa:
- Riesgo importante de conductas suicidas.
- Grave descontrol de impulsos.
- Consumo, o riesgo importante, de alcohol y otras drogas. Cuando exista una toxicomanía claramente establecida, no estará indicado el ingreso en una unidad específica.
- Alteraciones psiquiátricas secundarias a la bulimia nerviosa.
En la figura – 1 exponemos gráficamente el algoritmo de toma de decisión según los criterios expuestos.
Figura – 1: Criterios de Ingreso Hospitalario para la anorexia nerviosa.
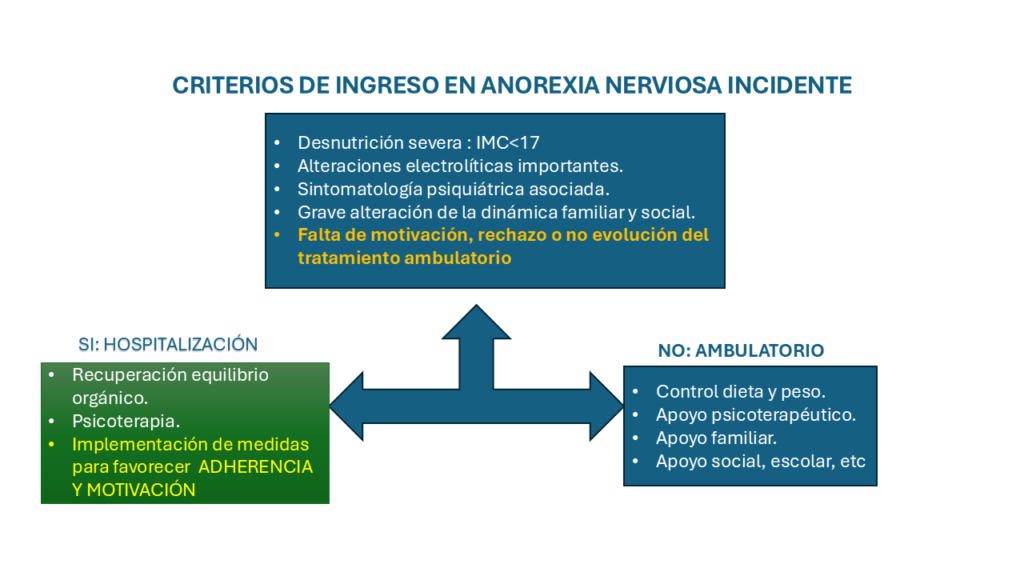
Tal como planteábamos en la introducción, actualmente se debate si es correcto la utilización de criterios tan estrictos para la indicación del ingreso hospitalario, siendo cada vez mayor el número de profesionales que se muestran de acuerdo con su flexibilización. Los partidarios de esta postura se apoyan en dos aspectos: por un lado, parece que una hospitalización temprana en determinado tipo de pacientes es mucho más resolutiva respecto a sus efectos terapéuticos y, segundo, parece, igualmente, que estas medidas redundan en un beneficio del coste-eficacia terapéutica en la medida que evitamos el fenómeno tan frecuente de las puertas abatibles.
Nosotros siempre hemos defendido esta postura. Creemos que los criterios para utilizar esta modalidad de ingreso flexible podrían ser los siguientes:
- Pacientes jóvenes con corta duración de la enfermedad.
- Con pérdida rápida de peso.
- Sin o con trastornos psiquiátricos no graves asociados.
- Con buena disposición psicológica.
- Sin alteraciones de personalidad.
- Cuando el trastorno alimentario se apoya en alteraciones estéticas objetivas.
- Cuando el trastorno alimentario se da en una adolescente con enfermedades orgánicas que comportan un riesgo añadido: diabetes.
- Se trataría de ingresos cortos, una, dos semanas, y orientada fundamentalmente a incrementar la adherecnia y la motivación.
CRITERIOS DE EXCLUSIÓN:
- Pacientes con graves trastornos psiquiátricos que necesiten de medidas de contención o vigilancia especiales: brotes psicóticos con agitación.
- Pacientes con graves trastornos de personalidad que imposibilite la toma en cargo en la Unidad de Trastornos Alimentarios (TLP).
- Pacientes con toxicomanías activas y de larga evolución.
- Pacientes que, por su gravedad somática, necesiten de cuidados médicos intensivos (prioritarios). Estos pacientes se ingresarían provisionalmente en Medicina Interna o en la Unidad de Cuidados Intensivos, hasta que la recuperación permita su ingreso en la Unidad de Trastornos Alimentarios.
OBJETIVOS DE LA HOSPITALIZACIÓN:
Los objetivos de la hospitalización deben estar orientados a la consecución de cuatro niveles de recuperación/normalización:
1. Recuperación de la normalización orgánica:
Para ello se deberá:
- Mantener un plan de hidratación adecuado.
- Tratar convenientemente todas las complicaciones médicas concomitantes y secundarias al trastorno alimentario.
- Recuperación del estado nutricional normal a través de adecuado aporte dietético.
2. – Tratamiento psiquiátrico y psicológico:
- Tratamiento psicofarmacológico.
- Generar situaciones que favorezcan la motivación al cambio.
- Tratamiento psicológico individual para incrementar la adherencia al tratamiento
- Tratamiento o abordaje familiar y su implicación en la consecución de los dos aspectos anteriores.
- Plan de actividades reforzantes para el paciente y administradas contingentemente a los cambios positivos que vayan surgiendo.
3. – Modificación de ambientes psicosociales y familiares con desajustes:
- Intervenciones puntuales sobre familias.
- Psicoterapia focalizada sobre la recreación o adquisición de redes de apoyo social. En este sentido la paciente de acuerdo con su nivel de recuperación podrá integrarse en los grupos de terapia del Hospital de Día.
- En los casos que se necesite, buscar la intervención de Servicios Sociales.
4. – Intervenciones orientadas a la prevención de recaídas:
- Trabajar selectivamente con la familia para generar un ambiente de protección posthospitalización.
- Producir los reajustes psicosociales, cuando se considere necesario.
- Producir una adherencia fuerte al tratamiento ambulatorio a través de la toma de conciencia de la enfermedad.
- Generar redes de apoyo social y actividades sociales saludables.
- En definitiva, elaborar un buen Programa de Seguimiento Ambulatorio que contemple las características propias de cada paciente.
CONCLUSIÓN
La hospitalización como tratameinto en lao tratornos alimentarios debería seguir adecuadamente el plan denominado «continuidad de cuidados». Para ello, debemos diferenciar el estadio evolutivo de cada paciente y determinar objetivamente que podemos obetener de beneficioso para cada uno de ello.
En esta sentido, me gusta diferenciar entre pacientes de larga evolución y aquellas pacientes que recién comienzan con el problama alimentario.
Lo que podemos esperar de una hospitalización en pacientes crónicas es el retablecimiento de los parámentros biomédicos alterados para que pueda seguir su tratamiento en hospital de día o en consulta ambulatoria.
Sin embargo, en pacientes incidentes podemos y debemos concentrar todos nuestros recursos para evitar la cronificación del trastorno. Los indicadores claramente contrastados que favorecen esta cronificación son: la no adherencia al tratamiento, la no conciencia del problema, la falta de motivación al cambio, el mantenimiento de un peso por debajo del deseado (aquí, el peso exigible debe ser determinado teniendo en cuenta el set point del mismo,ya que es sumamente variable para cada persona. En un plan de tratamiento personalizado no sirven los valores de la OMS), el mantenimiento de una conducta restrictiva, el ejercicio físico compulsivo y el aislamiento familiar y social.